Résistance à l’insuline : Le guide scientifique pour débloquer votre métabolisme
C’est une épidémie silencieuse. Aujourd’hui, on estime que près d’un adulte sur trois souffre de résistance à l’insuline sans le savoir.
Pendant des années, vous avez peut-être blâmé votre manque de volonté, un métabolisme soi-disant « lent » ou la génétique face à une prise de poids inexpliquée ou une fatigue chronique. Pourtant, la véritable cause de ce blocage se trouve au niveau cellulaire.
En tant que scientifique, mon approche n’est pas de masquer les symptômes, mais de comprendre la mécanique de notre corps pour la réparer. La résistance à l’insuline n’est pas une fatalité, c’est une adaptation de votre biologie à un environnement inadapté. Et la bonne nouvelle, c’est qu’elle est totalement réversible.
Voici tout ce que vous devez savoir pour comprendre, identifier et vaincre la résistance à l’insuline.
1. Qu’est-ce que la résistance à l’insuline ? (La mécanique cellulaire)
Pour comprendre le problème, il faut d’abord comprendre le fonctionnement normal.
Lorsque vous mangez (particulièrement des glucides), votre système digestif décompose ces aliments en glucose (sucre), qui passe dans votre sang. Votre pancréas détecte cette hausse de glycémie et sécrète une hormone vitale : l’insuline.
Imaginez vos cellules comme de petites usines fermées à clé. Le glucose est le carburant, mais il ne peut pas entrer seul. L’insuline est la clé qui s’insère dans la serrure de la cellule (le récepteur) pour ouvrir la porte et laisser entrer le glucose afin de produire de l’énergie (l’ATP).
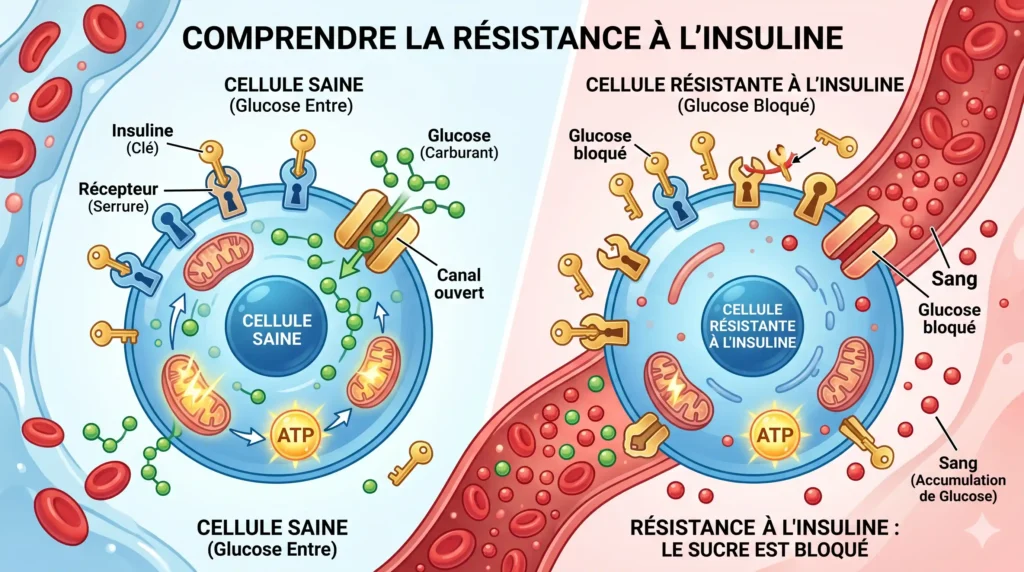
Que se passe-t-il lors de la résistance à l’insuline ? À force d’être bombardées de glucose en permanence (grignotages, sucres cachés, stress), vos cellules saturent. Pour se protéger de cette toxicité, elles modifient leurs serrures. Elles deviennent « résistantes » ou « sourdes » au signal de l’insuline.
Le glucose reste alors bloqué dans la circulation sanguine. Face à cette situation d’urgence, votre pancréas panique et produit une quantité massive d’insuline pour forcer l’entrée. C’est ce qu’on appelle l’hyperinsulinémie.
2. Les véritables causes : Au-delà du sucre
Il est facile de pointer du doigt le sucre pur, mais la résistance à l’insuline est souvent le résultat d’une synergie de facteurs liés à notre mode de vie moderne :
- La fréquence des repas (Le mythe des 5 repas) : Manger toutes les trois heures ne laisse jamais le temps à votre taux d’insuline de redescendre à son niveau basal. Vos cellules sont constamment sollicitées.
- L’inflammation cellulaire : Une alimentation riche en huiles industrielles (Oméga-6) et pauvre en graisses saines (Oméga-3) rigidifie la membrane de vos cellules, rendant la « serrure » de l’insuline défectueuse.
- Le stress chronique et le manque de sommeil : Le cortisol (l’hormone du stress) est l’antagoniste de l’insuline. Un mauvais sommeil ordonne à votre foie de relâcher du glucose dans le sang, provoquant un pic d’insuline dès le réveil, sans même avoir mangé. (Pour optimiser ce pilier, consultez le [Protocole « Shutdown » pour le sommeil profond ➔]).
- La sédentarité musculaire : Vos muscles sont le plus grand réservoir de glucose de votre corps. Si vous ne les contractez pas, ce réservoir reste plein et refuse d’accueillir le sucre circulant.
3. Les signes silencieux (Comment savoir si vous êtes concerné ?)
La résistance à l’insuline évolue en silence pendant des années avant de se transformer en prédiabète ou en diabète de type 2. Voici les signes cliniques et ressentis qui doivent vous alerter :
- Un stockage graisseux ciblé : Une accumulation de graisse viscérale (autour de la taille et du ventre), même si le reste de votre corps est mince.
- Des crashs énergétiques (Brouillard mental) : Des coups de fatigue intenses, souvent ressentis vers 11h ou après le déjeuner, accompagnés d’une difficulté à se concentrer.
- Des fringales incontrôlables : Vous avez faim 2 heures après un repas copieux. Vos cellules, incapables d’absorber le glucose, envoient au cerveau un signal de « famine ».
- Des signes dermatologiques : L’apparition d’acrochordons (petites excroissances de peau, souvent autour du cou) ou d’un Acanthosis nigricans (assombrissement de la peau dans les plis du cou ou des aisselles).
4. Les conséquences : Pourquoi cela bloque votre perte de poids ?
C’est ici que l’approche « compter ses calories » montre ses limites.
L’insuline est la maîtresse du stockage. > Tant que votre taux d’insuline sanguin est élevé, la lipolyse (le processus biochimique qui permet de brûler vos graisses corporelles) est physiologiquement bloquée.
Si vous êtes résistant à l’insuline, votre corps baigne constamment dans cette hormone. Vous pouvez vous affamer autant que vous le voulez, votre organisme refusera de déstocker le gras. Il préférera détruire vos muscles pour fabriquer du glucose et ralentir votre métabolisme de base.
C’est la raison exacte pour laquelle le déficit calorique classique échoue si l’on ne répare pas d’abord l’environnement hormonal. (Découvrez l’explication complète dans l’article : [Déficit calorique et résistance à l’insuline : La vérité biochimique sur la perte de gras).
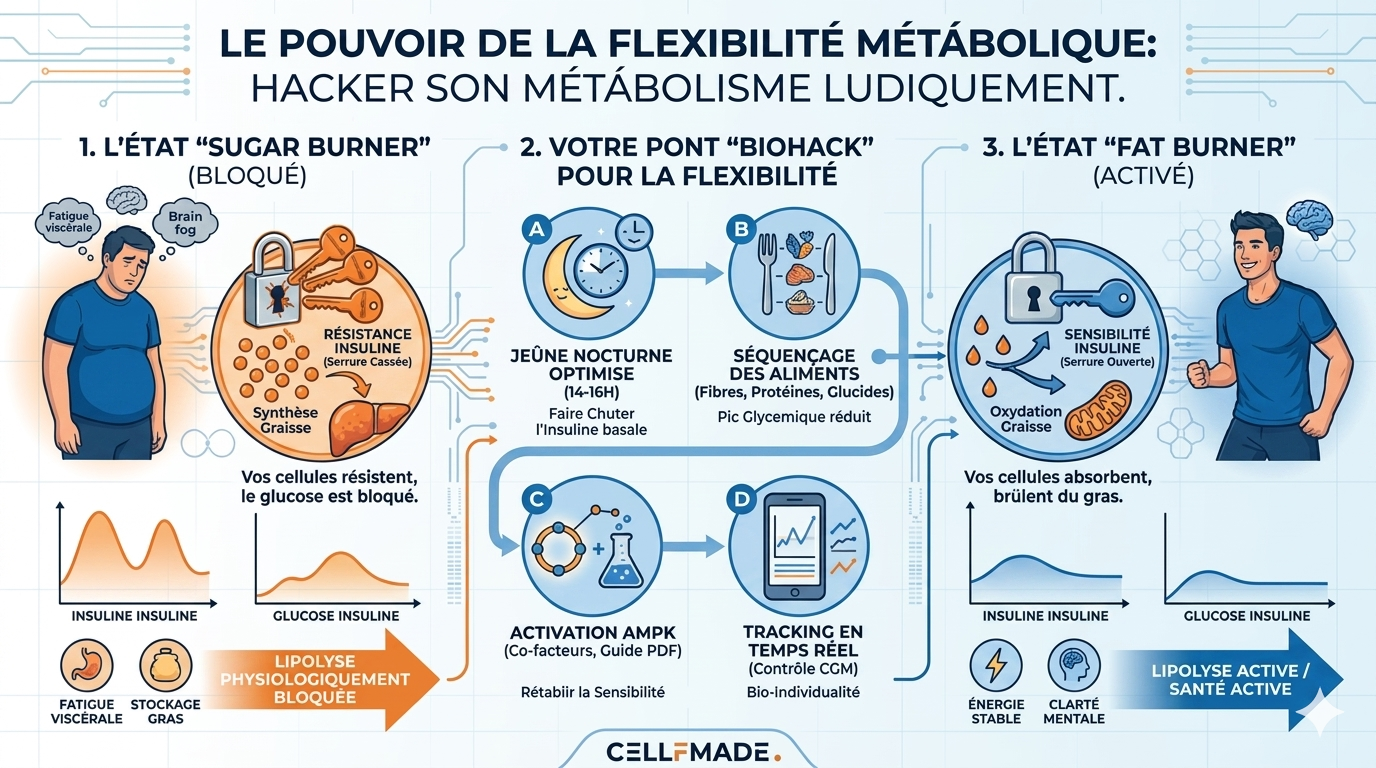
5. Le Plan d’Action : Inverser la résistance par le Biohacking
La biologie cellulaire est plastique : ce qui a été déréglé peut être réparé. L’objectif est de resensibiliser vos récepteurs cellulaires et de restaurer votre flexibilité métabolique.
Voici 4 leviers scientifiques pour y parvenir :
A. L’allongement de la fenêtre à jeun
Repoussez l’heure de votre premier repas. Un jeûne intermittent naturel (14 à 16 heures sans manger) permet enfin à votre pancréas de se reposer et à votre insuline de chuter à un niveau basal, réactivant ainsi le brûlage des graisses.
B. Le séquençage de l’assiette
Ne changez pas forcément ce que vous mangez, mais l’ordre dans lequel vous l’ingérez. Commencez toujours vos repas par des fibres (légumes), puis les protéines et les bonnes graisses, et terminez par les glucides. Les fibres tapissent l’intestin et réduisent drastiquement le pic d’insuline.
C. L’activation des transporteurs GLUT4 (Le Muscle)
Vos muscles possèdent des « portes dérobées » (les transporteurs GLUT4) capables d’aspirer le glucose du sang sans avoir besoin d’insuline, à condition d’être contractés. L’astuce : Marchez d’un bon pas pendant 10 à 15 minutes immédiatement après votre repas principal.
D. L’amorçage enzymatique (L’AMPK)
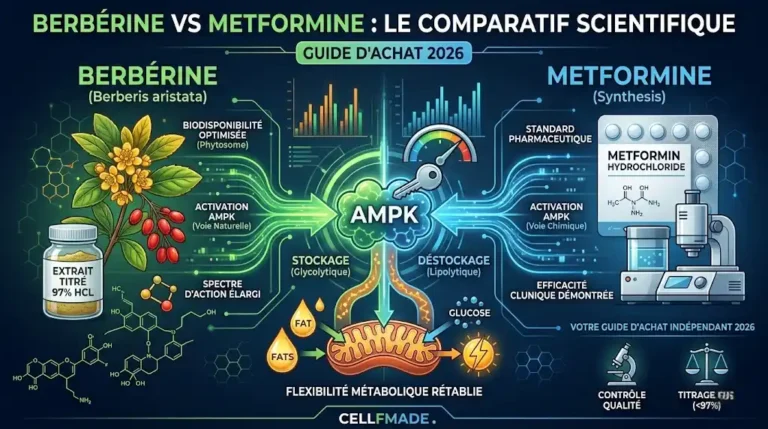
Certaines molécules naturelles agissent comme de puissants régulateurs métaboliques en activant l’AMPK, l’enzyme qui force les cellules à écouter l’insuline. Une cuillère à soupe de vinaigre de cidre diluée dans l’eau avant un repas, ou une supplémentation stratégique, font une différence mesurable. (Lisez le [Comparatif : Berbérine vs Metformine pour réguler sa glycémie ➔]).
L’éducation est la première étape du biohacking.
Maintenant que vous comprenez la mécanique de l’insuline, il est temps de reprendre le contrôle de votre physiologie. Vous n’avez pas besoin de régimes restrictifs, mais d’une stratégie biologique ciblée.
Pour savoir exactement comment intégrer ces leviers hormonaux dans votre quotidien, de votre réveil à votre coucher, j’ai compilé l’ensemble de ces méthodes dans un guide actionnable. 👉 [Téléchargez Le Protocole de Flexibilité Métabolique (Manuel PDF) ➔




Un commentaire